

- Home
- X. 急性心不全
- 3.治療方針・フローチャート
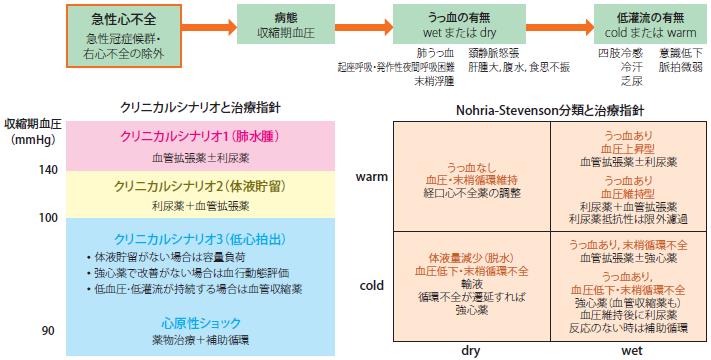
- 3.3急性心不全の病態と治療方針(図12)26, 707)
急性心不全を生じる原因疾患はさまざまであるが,病態は急性心原性肺水腫,全身的な体液貯留,低心拍出による低灌流の3つの病態に集約でき
る.ただし,CS分類にあるように,ACSと特異的な病態である右心不全の病態は治療方針が異なるので,その判断を早期に行うことが大切である.
また,初期対応とともにその病態に合わせた治療を同時に行う必要がある.この際,臨床的うっ血を重症度を含めて参考に評価し,その改善経過をしっ
かりと把握することが重要である.心不全治療薬を服用している患者が急性心不全で入院しても基本的に服薬は継続すべきである.コントロールできな
い低血圧,組織低灌流,高度の徐脈,高カリウム血症,透析を要するような腎機能障害などでは服薬の減量あるいは中止が必要になることもある.
しかし,病態が安定したら,服薬再開あるいは目標用量まで増量することを忘れてはならない.とくに,β遮断薬は急性心不全になっても心原性ショック
でなければそのまま継続することが望ましい.急性心不全で入院した患者においてβ遮断薬を中止すると院内死亡が増加し,短期の再入院や死亡も増
加することがメタ解析で示されている709).
3.3急性心不全の病態と治療方針
(図12)26, 707)
Nohria-Stevenson分類と治療指針
急性心不全
急性冠症候群・右心不全の除外病態収縮期血圧うっ血の有無wet または dryうっ血なし
血圧・末梢循環維持経口心不全薬の調整warmcold90
100140収縮期血圧(mmHg) クリニカルシナリオ1(肺水腫)血管拡張薬±利尿薬クリニカルシナリオと治療指針
利尿薬+血管拡張薬クリニカルシナリオ2(体液貯留)クリニカルシナリオ3(低心拍出)dry wet
心原性ショック薬物治療+補助循環低灌流の有無cold または warm・ 体液貯留がない場合は容量負荷・ 強心薬で改善がない場合は血行動態評価
・ 低血圧・低灌流が持続する場合は血管収縮薬うっ血あり血圧上昇型血管拡張薬±利尿薬
うっ血あり,末梢循環不全血管拡張薬±強心薬
うっ血あり,血圧低下・末梢循環不全強心薬(血管収縮薬も)血圧維持後に利尿薬反応のない時は補助循環
うっ血あり血圧維持型利尿薬+血管拡張薬
利尿薬抵抗性は限外濾過
体液量減少(脱水)
血圧低下・末梢循環不全
輸液
循環不全が遷延すれば
強心薬
四肢冷感
冷汗
乏尿
肺うっ血
起座呼吸・発作性夜間呼吸困難
末梢浮腫
頚静脈怒張
肝腫大,腹水,食思不振
意識低下
脈拍微弱
図12 急性心不全の初期対応から急性期病態に応じた治療の基本方針
急性・慢性心不全診療ガイドライン(2017年改訂版)
Guidelines for Diagnosis and Treatment of Acute and Chronic Heart Failure
(JCS 2017/JHFS 2017)