

- Home
- X. 急性心不全
- 3.治療方針・フローチャート
- 3.3急性心不全の病態と治療方針(図12)26, 707)
- 3.3.4 心原性ショック(表56)
心原性ショックは,出血や脱水などに伴う循環血漿量の低下や前負荷不足を除外され,収縮期血圧が90 mmHg未満,あるいは平均動脈圧65 mmHg
未満で組織低灌流サインが認められる状態である.組織低灌流のサインとして,身体所見のみならず,血中乳酸値上昇(2 mmol/L, 18 mg/dL)を参考に
する.すべての心原性ショック患者には緊急で12誘導心電図と心エコー図検査を行い,原因疾患の同定およびそれに対する治療も並行して行う必要が
ある.動脈ラインによる持続的血圧モニターは必要である.体液貯留が認められない患者では補液を試みる.第一選択はドブタミンで,昇圧を確実にする
ためにノルアドレナリンの併用が推奨される713).両心不全の場合は,PDEIII阻害薬の併用を検討する.また,β遮断薬投与中の患者にもPDEIII阻害薬は
選択肢となる.このような薬物治療が無効であれば,補助循環装置の使用を検討すべきである.しかしながら,心原性ショックを合併した急性心筋梗塞患
者にIABPの有効性が認められなかったとする報告(IABP-SHOCKII試験)もあり714),IABPをルーチンに用いることは推奨されない.循環補助用心内留
置型ポンプカテーテル(Impella®)が承認されており,今後その使用方法や経験を積んでショック例に対する有用性を検証していく必要がある.患者の予
後は,治療それ自体よりも心原性ショックの原因や病態に依存することが多い.なお,患者の年齢,高次神経機能,合併症,社会的要因を考慮して補助
循環装置の継続を判断する.
3.3.4 心原性ショック
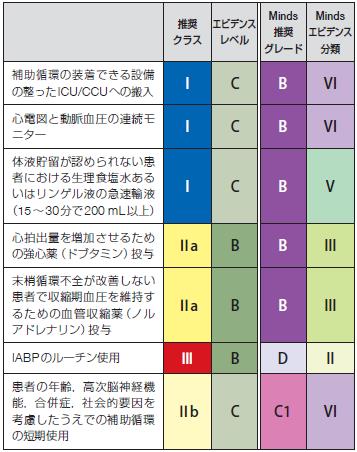
(表56)推奨
クラス
エビデンス
レベル
Minds
推奨
グレード
Minds
エビデンス
分類
補助循環の装着できる設備
の整ったICU/CCUへの搬入I C B VI
心電図と動脈血圧の連続モ
ニターI C B VI
体液貯留が認められない患
者における生理食塩水ある
いはリンゲル液の急速輸液
(15~30分で200 mL以上)
I C B V
心拍出量を増加させるため
の強心薬(ドブタミン)投与Ⅱa B B III
末梢循環不全が改善しない
患者で収縮期血圧を維持す
るための血管収縮薬(ノル
アドレナリン)投与
Ⅱa B B III
IABPのルーチン使用Ⅲ B D II
患者の年齢,高次脳神経機
能,合併症,社会的要因を
考慮したうえでの補助循環
の短期使用
表56 心原性ショック患者に対する治療の推奨と
エビデンスレベル
ACSに関しては,ST上昇型急性心筋梗塞の診療に関するガイドライ
ン(2013年改訂版)715)および非ST上昇型急性冠症候群の診療に関す
るガイドライン(2012年改訂版)716)に準ずる.
急性・慢性心不全診療ガイドライン(2017年改訂版)
Guidelines for Diagnosis and Treatment of Acute and Chronic Heart Failure
(JCS 2017/JHFS 2017)