

推奨
クラス
エビデンス
レベル
Minds
推奨
グレード
Minds
エビデンス
分類
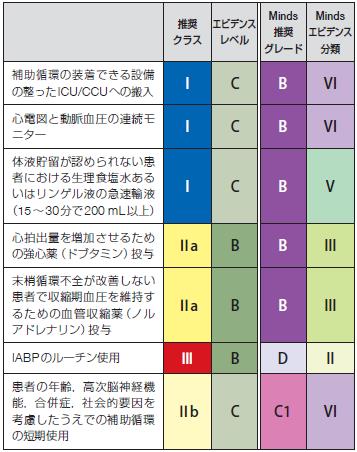
補助循環の装着できる設備
の整ったICU/CCUへの搬入I C B VI
心電図と動脈血圧の連続モ
ニターI C B VI
体液貯留が認められない患
者における生理食塩水ある
いはリンゲル液の急速輸液
(15~30分で200 mL以上)
I C B V
心拍出量を増加させるため
の強心薬(ドブタミン)投与Ⅱa B B III
末梢循環不全が改善しない
患者で収縮期血圧を維持す
るための血管収縮薬(ノル
アドレナリン)投与
Ⅱa B B III
IABPのルーチン使用Ⅲ B D II
患者の年齢,高次脳神経機
能,合併症,社会的要因を
考慮したうえでの補助循環
の短期使用
- Home
- X. 急性心不全
- 3.治療方針・フローチャート
- 3.3急性心不全の病態と治療方針(図12)26, 707)
- 3.3.1 急性心原性肺水腫
CS 1に相当する病態である.起座呼吸を示し,SpO2 が90%未満であることが多い.volume central shiftが主体であるため,呼吸管理と血管拡張に
よる肺うっ血の解除が必要である.NPPVが症状軽減と動脈血の酸素化,血行動態の改善に効果的である(表53).静脈ルートを確保する前にNPPV
や硝酸薬舌下またはスプレーを使用し,迅速に呼吸困難および酸素化の改善を図る.それでも肺水腫の改善が不十分である場合は,急激な血圧低下
に注意して血管拡張薬の持続静注を行う.利尿薬は体液貯留のある患者に限って投与する.
CS 1 のなかでも約半数がLVEF低下例であり710),治療経過中に低心拍出に陥るリスクがあることは周知しておく必要がある.低心拍出に対してはド
ブタミンによる心拍出量増加を図るが,末梢血管抵抗高値の例にはホスホエステラーゼ(PDE)III阻害薬の投与あるいはドブタミンとの併用が有用である
ことがある(表56).いずれも低用量から開始し適宜用量調整を行う.強心薬は血行動態の安定化に有用であるが,入院期間の短縮や生命予後の改善
をもたらすものではない.強心薬を投与しても循環動態が維持できない患者は増量するよりも大動脈内バルーンポンプ(IABP)などの補助循環管理を行
う(表56).モルヒネは患者の呼吸困難を改善し,肺うっ血を解除するために有用であるが,予後悪化に関連する可能性を示唆する報告もあり711),
急激な低血圧,呼吸抑制,アシドーシス進行に注意する.
3.3.1 急性心原性肺水腫
推奨
クラス
エビデンス
レベル
Minds
推奨
グレード
Minds
エビデンス
分類
肺水腫あるいはCOPDを合
併する患者における静脈血
pH,CO2,乳酸の測定.心
原性ショック患者では動脈
血での計測
Ⅱa C B IVb
SpO2 <90%またはPaO2
<60 mmHgの患者に対す
る低酸素補正のための酸素
投与
I C B VI
呼吸不全患者(呼吸数>25
回/ 分,SpO2 < 90%)に
対するすみやかな陽圧呼吸
(NPPV)の導入による呼吸
苦の改善と気管挿管の回避
I A A I
呼吸不全患者に対する上記
の治療下でも
・低酸素
( PaO2<60 mmHg)
・CO2貯留
( PaCO2>50 mmHg)
・呼吸性アシドーシス
( pH<7.35)
の改善が得られない場合の
気管挿管
表53 急性心不全患者に対する酸素投与,呼吸管理の
推奨とエビデンスレベル
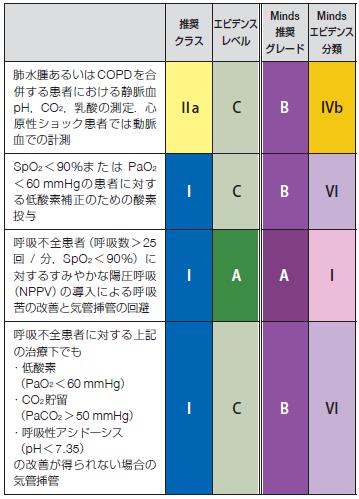
表56 心原性ショック患者に対する治療の推奨と
エビデンスレベル
ACSに関しては,ST上昇型急性心筋梗塞の診療に関するガイドライ
ン(2013年改訂版)715)および非ST上昇型急性冠症候群の診療に関す
るガイドライン(2012年改訂版)716)に準ずる.
急性・慢性心不全診療ガイドライン(2017年改訂版)
Guidelines for Diagnosis and Treatment of Acute and Chronic Heart Failure
(JCS 2017/JHFS 2017)