

・症状増悪やQOL低下
・運動耐容能の低下
・心不全入院,とくに再発
・利尿薬の漸増が続く
・症候性低血圧,高窒素血症(azotemia),ACE阻害薬やβ遮断
薬の減量や中止を必要とする不応性の体液貯留
・初回もしくは繰り返すICDショック作動
・静注強心薬の開始
・腎代替療法の考慮
・他の合併疾患,新規発症の悪性腫瘍など
・配偶者の死亡などの主なライフイベント
- Home
- XIII. 緩和ケア
- 1.アドバンス・ケア・プランニングと意思決定支援
高齢化社会の進行に伴い,急性増悪による入退院を繰り返す高齢心不全患者は年々増加しているが,急性増悪時の症状は多くの場合,治療によって
すみやかに改善するため,患者・医療者はともに予後に対する認識に現実と解離があることが知られている885).また,緩和ケア導入の時期を見極めるこ
とはしばしば困難であり,終末期を含めた将来の状態の変化に備えるためのアドバンス・ケア・プランニング(advance care planning; ACP)を行うことが
重要とされる.ACPとは,意思決定能力が低下する前に,患者や家族が望む治療と生き方を医療者が共有し,事前に対話しながら計画するプロセス全
体を指し,終末期に至った際に,納得した人生を送ってもらうことを目標とする.実施を考慮すべき時期としては,1年ごとの定期外来および入院後の臨床
経過において再評価を促す節目となる出来事があった場合の退院前が推奨されている(表78)886).ACPは,終末期に至った際に,患者・家族が本来望
まない侵襲的治療を避け,死の質(quality of death)を高めるためのものであり,循環器疾患患者を含む高齢の非癌患者に対するACPの効果を検証し
たランダム化比較試験では,ACPによって患者の終末期における希望が反映される頻度が高まり,遺族調査の結果でも,うつや不安を示す割合が低下
するとともに,満足度も高まることが示されている887).
ACPは,患者の価値観,人生観,死生観を家族と医療従事者で共有することが本来の目的であるが,ACPの1つの側面として,終末期における事前
指示(advance directive)がある.具体的には,蘇生のための処置を試みない(Do Not Attempt Resuscitation; DNAR),終末期においてペースメーカ,
植込み型除細動器(ICD),心臓再同期療法(CRT),植込み型左心補助装置(LVAD)などを停止するかどうかに関して,多職種チームにより意思決定支
援を行い(shared decision making),事前指示書を作成し,同時にその内容はその後も変更可能であることを伝える.また,必要に応じて患者本人の
意思決定ができなくなった場合の意思決定代行者を指名する.事前指示がなく,本人の意思が不明な場合や,家族の意向によっては治療の継続が患
者の尊厳を損なう恐れがある場合などには,多職種チームによる検討と家族との話し合いが必要になる.2007年,厚生労働省により策定された「人生の
最終段階における医療の決定プロセスに関するガイドライン」においては,終末期における医療およびケアの方針決定のプロセスが示されている(図15)
888).
治療方針の決定に際し,医療・ケアチームのなかで病態などにより医療内容の決定が困難な場合や,患者と医療従事者との話し合いのなかで,
妥当で適切な医療内容についての合意が得られない場合,家族のなかで意見がまとまらない場合,医療従事者との話し合いのなかで,妥当で適切な
医療内容についての合意が得られない場合などについては,複数の専門家からなる委員会を別途設置し,治療方針などについての検討および助言を行
うことが必要である.この手順を進めるうえでも,院内における多職種から構成される医療チームが必要である.日本心不全学会より2016年に発表され
た「高齢心不全患者の治療に関するステートメント」では,とくに高齢者の終末期医療においては,苦痛を与える医療処置を行うのではなく,苦痛を緩和
する医療処置を行うことも念頭に置く必要があり,多職種カンファレンスとACPの重要性が示されている854).また,2016年には日本集中治療医学会から
「DNAR指示のもとに,安易な終末期医療が実践されている」として「DNAR指示のあり方についての勧告」が発表されたが889),表面的なDNAR指示の
取得に終始するのではなく,あくまでも患者の価値観・死生観を医療従事者と共有するプロセスそのものが重要である.
1.アドバンス・ケア・プランニングと意思決定支援
表78 心不全患者に対しACP の実施を考慮すべき臨床経過

(Allen LA, et al. 2012 886) より抜粋)
図15 人生の最終段階における医療とケアの話し合いのプロセス
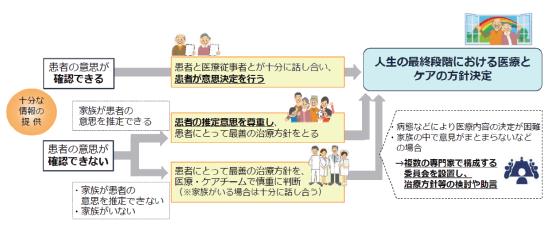
(厚生労働省. 2007 888) より)
急性・慢性心不全診療ガイドライン(2017年改訂版)
Guidelines for Diagnosis and Treatment of Acute and Chronic Heart Failure
(JCS 2017/JHFS 2017)