

- Home
- XI. 手術療法
- 2.補助循環
- 2.2急性心不全に対する経皮的補助循環
- 2.2.2 経皮的心肺補助装置(PCPS)
重症度分類(表67)810, 811)のprofile 1または2 に対して,IABPとともにPCPSが考慮される.とくにprofile 1においてIABPのみでは循環補助が不十分
でPCPSを必要とすることが多い.PCPSは経皮的簡易人工心肺システムであり,経皮的挿入可能なカニューレと遠心ポンプおよび体外膜型人工肺
(膜型人工肺による酸素化)(extracorporeal membrane oxygenation; ECMO)からなり,海外ではveno-arterial ECMO( VA-ECMO)という呼称が一
般的である.比較的簡便に使用可能で呼吸補助効果もあり,通常1~2週間の短期間の流量補助を目的に使用する.通常は大腿動静脈に送・脱血管を
挿入するが,特殊な例では脱血部位として内頚静脈や,送血部位として腋窩動脈・鎖骨下動脈も考慮しうる.17 Frの送血管,21 Frの脱血管を使用した
場合の流量は平均で2~3 L/分であるが,流量は送血管・脱血管のサイズや位置に規定される.
PCPSに関するエビデンスは限られている.心原性ショックにおけるPCPSとIABPを比較したメタ解析では,PCPSは安全に使用可能で血行動態を改善
したものの,30日間の生存率に有意差はなく,出血に関する合併症が多かった814).PCPS装着後の生存率は心肺停止患者に対しては14~40%815),
心原性ショックに対しては25~60%816- 818)という報告がある.PCPS使用後の生存率の予測には,Survival After Veno-arterial ECMO( SAVE)
scoreが参考になる819).
PCPSはあくまで短期的な補助デバイスであり,心不全および多臓器不全が改善するまで,または多臓器障害を安定させたのちに心臓移植登録やより
長期的なデバイス(補助人工心臓[ventricular assist device; VAD] など)へのブリッジングにおける一時的な流量サポートとして用いられる.左室脱血
でないため,肺うっ血の強い症例では全身状態の改善が見込みがたいことがある.
2.2.2 経皮的心肺補助装置(PCPS)
P*
INTERMACS
状態デバイス選択
J-MACS
1
Critical cardiogenic
shock
"Crash and burn"
静注強心薬の増量や
機械的補助循環を
行っても血行動態の
破綻と末梢循環不全
をきたしている状態
IABP,PCPS,
循環補助用心内
留置型ポンプカ
テーテル,
体外循環用遠心ポンプ,体外設置型VAD
重度の心原性ショック2
Progressive decline despite inotropic support
"Sliding on inotropes"
静注強心薬の投与によっても腎機能や栄養状態,うっ血徴候
が増悪しつつあり,強心薬の増量を余儀なくされる状態IABP,PCPS,
体外循環用遠心ポンプ,体外設置型VAD,
植込型LVAD進行性の衰弱3
Stable butinotropedependent"Dependent
stability"比較的低用量の静注強心薬によって血行
動態は維持されているものの,血圧低下,心不全症状の増悪,
腎機能の増悪の懸念があり,静注強心薬を中止できない状態
植込型LVAD安定した強心薬依存4
Resting symptoms "Frequent flyer"
一時的に静注強心薬から離脱可能であり退院できるものの,
心不全の増悪によって容易に再入院を繰り返す状態
植込型LVADを検討( とくにmodifier A** の
安静時症状 場合)5
Exertion intolerant
"House-bound"
身の回りのことは自ら可能であるものの日常生活制限が高度
で外出困難な状態
modifier A** の
場合は植込型
運動不耐容 LVADを検討
6
Exertion limited
"Walking
wounded"
外出可能であるが,
ごく軽い労作以上は
困難で100 m程度
の歩行で症状が生じ
る状態
modifier A** の
場合は植込型
LVADを検討
軽労作可能状態
7
Advanced NYHA III
"Placeholder"
100 m程度の歩行は
倦怠感なく可能であ
り,また最近6ヵ月
以内に心不全入院が
ない状態
modifier A** の
場合は植込型
安定状態 LVADを検討
表67 INTERMACS/J-MACS 分類とデバイスの選択
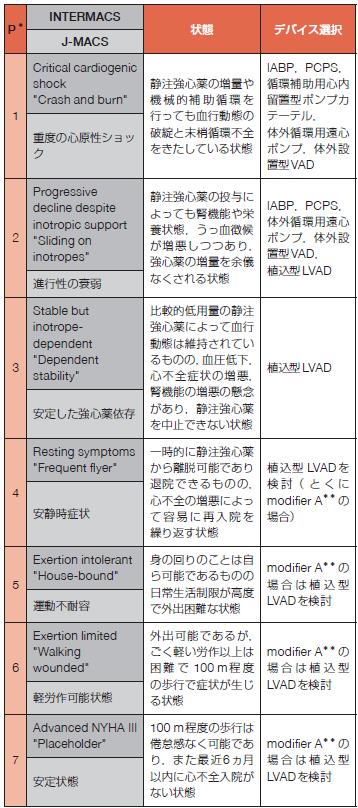
*プロファイル
**致死性心室不整脈によりICDの適正作動を頻回に繰り返すこと.
(Stevenson LW, et al. 2009 810),日本胸部外科学会811) より作表)
急性・慢性心不全診療ガイドライン(2017年改訂版)
Guidelines for Diagnosis and Treatment of Acute and Chronic Heart Failure
(JCS 2017/JHFS 2017)