

1) SERVE-HF 試験の被験者と同じ状態の患者(中枢型優位の睡眠時無呼吸を伴い安定状態にある左室収縮機能低下[左室駆出率≦ 45%]
に基づく心不全患者)へのASV
これらの患者に対するASV の導入・継続は禁忌ではないが,慎重を期する必要がある.実臨床においては,わが国のガイドライン1, 2) に明示
されているように,まずCPAP の導入を検討し,CPAP では睡眠時無呼吸の改善が不十分な場合やCPAP に忍容性がない場合に,ASV 導入
を考慮することが望ましい.ASV 継続中も,経過を慎重に観察しCPAP へ変更可能と判断される症例ではCPAP への変更を考慮する.いず
れにしても,わが国のガイドラインのみならずこれまでの複数の小規模臨床試験3) とSERVE-HF 試験4),SAVIOR-C 試験5) の結果や欧米で
のガイドライン,行政機関による使用規制の状況を対象患者およびその家族に説明し同意を得たうえでの導入および継続が必須である.
2) 上記1)に該当しないが睡眠時無呼吸を有する心不全患者(閉塞型優位の睡眠時無呼吸を伴う心不全患者,睡眠時無呼吸を有する左室収
縮能の保持された心不全患者[LVEF > 45%]など)へのASV
現在のところ,これらの患者へのASV の導入・継続を制限する理由はない.ただし安全性を考慮して,導入・継続後の経過を慎重に観察する必要
がある.導入に際してはCPAP で治療可能か検討したうえで必要症例に限ってASV を導入することが望ましい(保険適応に関しては,個別に考慮
する必要がある).
3) 睡眠時無呼吸の有無と関係なく高度のうっ血に対してASV が使用され奏効した心不全患者へのASV
心不全による入院中に,通常の内科治療を行っても高度のうっ血があるため睡眠時無呼吸の有無と関係なくASV が使用され,奏功した心不
全患者のうち,ASV の中止により心不全の悪化が予想される患者では,ASV を継続使用してもよい.ただし,経過中,臨床的に心不全が安
定化していると判断された時点で,またはASV 導入後6ヵ月が経過した時点で必ずASV からの離脱やASV 以外の治療へ変更可能か再検討
する必要がある.この際,可及的に睡眠時無呼吸の有無を評価し,睡眠時無呼吸を合併する症例に関しては上記1,2)に従うものとする.
4) 上記1-3)以外の患者へのASV
上記1-3)以外でのASV の使用に関しては,その是非を含め今回のステートメントの範疇に含まない.
5) 臨床研究におけるASV
SERVE-HF 試験の被験者と同じ状態の患者であっても,各施設の倫理規定に基づいて行われる臨床研究においてASV の使用は制限されな
い.しかしながら,臨床研究以外での使用状況や,これまでの複数の小規模臨床試験とSERVE-HF 試験,SAVIOR-C 試験の結果が,被験者
またはその家族に説明がなされたうえで同意が得られていることが必要である.また,すでに進行中のASV を使用する臨床研究においては
SERVE-HF 試験の結果を安全性に関するあらたな情報として各施設の該当部署へ報告する必要がある.
6) その他の注意事項
1-5)の記述に関してSERVE-HF 試験やその他の研究からあらたな情報が明らかになった場合は適宜修正,加筆が行われるものとする.
推奨
クラス
エビデンス
レベル
Minds
推奨
グレード
Minds
エビデンス
分類
ガイドラインに基づく心不
全治療の最適化が行われて
いる心不全入院患者に対す
るうっ血に基づく症状軽減
を目的としたASV
IIa B B II
上記の患者でASVが有効
であり,それを中止するこ
とにより再度症状が悪化す
ることが予想される場合の
ASVの継続
IIa C B VI
心不全の改善後も必要性を
再検討することなしにASV
を継続使用
- Home
- VII. 非薬物治療
- 3.呼吸補助療法(表31)
急性非代償性心不全および睡眠呼吸障害を対象とした呼吸補助療法についてはそれぞれの項で述べられるので,ここでは慢性心不全に対する呼吸
補助療法について述べる.慢性重症心不全では,利尿薬をはじめとするガイドラインに則った治療の最適化が行われてもなお肺うっ血が十分にコント
ロールできず,呼吸困難などの症状が持続する重症心不全患者に対して,呼吸補助療法とくに陽圧呼吸療法を行うことにより症状の改善が得られるこ
とが経験される.このような陽圧呼吸療法の効果は睡眠時無呼吸の抑制を介して起こると考えられてきたが,最近,睡眠呼吸障害の程度にかかわら
ず陽圧呼吸療法が心不全の病態を改善するのではないかと考えられている.持続的陽圧呼吸(持続的気道陽圧法)(continuous positive airway
pressure; CPAP)あるいは適応補助換気(adaptive servo-ventilation; ASV)などの陽圧呼吸療法の血行動態に対する作用として,1)肺うっ血の改善
および左室前負荷の軽減,2)左室後負荷の軽減,3)交感神経の抑制,などがあげられる.
CPAP治療には血行動態を改善する急性効果があり,とくにうっ血の強い症例では心拍出量を増加させることが示されているが417),CPAP治療群と
対照群における心移植回避生存率に差はないという報告もあり418),睡眠呼吸障害がない(もしくは軽症な)慢性心不全に対して,長期間のCPAP治療
を行うことの有効性を示すエビデンスはない.
近年,ASV治療でもCPAP治療と同様に血行動態を改善する急性効果があることが示され419),さらにはCPAPと異なり吸気時にもpressure support
を加えることや,換気量を一定に保つことから,前述の3)に関してより効果的である可能性が示され420, 421),CPAP治療では得られていない長期的な
効果が期待されるようになった.そのような背景のもと,NYHA心機能分類II度以上でLVEF 55%未満の心不全患者を中等度以上の睡眠呼吸障害を
有するグループと軽症睡眠呼吸障害または睡眠障害のないグループに分けてそれぞれ1年間追跡した結果,中等度以上の睡眠呼吸障害群および軽
症以下のいずれの患者においてもASV治療に伴い心イベントは有意に減少し,LVEFは有意に増加,BNPは有意に低下したという報告422)や,
内科治療の最適化が行われた心不全患者連続症例を対象に,睡眠呼吸障害の重症度にかかわらずASV治療を追加し1年間の追跡を行ったところ,
多変量解析で予後を規定するのは睡眠呼吸障害の重症度やLVEF,BNPではなく,ASVに対するアドヒアランスであったとの報告423)がわが国からな
されている.さらにわが国で行われた多施設共同ランダム化比較試験(SAVIOR-C試験)では,200人以上のLVEF 40%以下,NYHA心機能分類II度
以上のLVEFが低下した心不全(HFrEF)患者を対象にASVの効果が検証され,一次エンドポイントであるLVEFはASV群で有意に増加したが,対照
群との群間比較では差がなかった.二次エンドポイントのBNPについても同様の結果であったが,もう1つの二次エンドポイントである複合臨床応答
(NYHA心機能分類と臨床イベントからなる)は対照群に比較して有意に改善した424).
以上のように,ASV治療においてもランダム化比較試験ではLVEFの改善効果および生命予後改善効果は証明できていないが,SAVIOR-C試験で
の複合臨床応答における効果や,標準的治療を行ってもうっ血に基づく症状が改善しない重症心不全患者に対してASVを主体とする非侵襲的陽圧換
気(noninvasive positive pressure ventilation;NPPV)を行うことによって,症状のみならず心機能が安定する症例が経験されることから425),
わが国では重症心不全患者に対してうっ血に基づく症状の緩和などを目的として使用されてきた.わが国におけるそのような使用の現状を考慮し,
平成28年度診療報酬改訂では睡眠時無呼吸の重症度にかかわらず心不全患者にASVを使用することが条件付きで認められ,その後に日本循環器
学会および日
本心不全学会からASVの適正使用に関するステートメント(第2報)(付表1)426) において,対象とすべき患者像がより明確にされた.一方で,
うっ血に基づく症状の緩和のために用いたとしても,その患者が中枢性睡眠時無呼吸を合併しており,SERVE-HF試験427)( p. 73参照)の登録基準
に合致する場合には,漫然と使用し続けることにより心血管死亡が増加する可能性を否定できないことから,ASV導入後一定の期間が経過した時点
で心不全が安定化しているようであれば,漫然と使用し続けるのではなく離脱あるいはCPAPへの切り替えの可能性を検討すべきである.
3.呼吸補助療法
(表31)表31 心不全におけるASV の推奨とエビデンスレベル
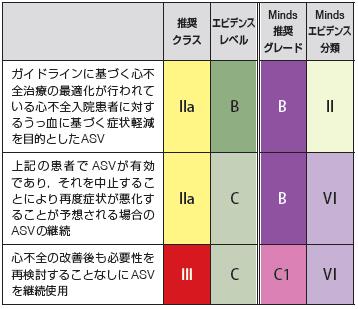
付表1 日本循環器学会および日本心不全学会によるASV の適正使用に関するステートメント(第2 報)

1) 日本循環器学会.Circ J 2010; 74 (suppl. II): 963-1051.
2)NPPV(非侵襲的陽圧換気療法)ガイドライン改訂第2 版.南江堂 2015.
3) Aurora RN. et al. J Clin Sleep Med 2016; 12: 757-761.
4) Cowie MR, et al. N Engl J Med 2015; 373: 1095-1105.
5) Momomura S, et al. Circ J 2015; 79: 981-990.
(日本循環器学会 426)より)
急性・慢性心不全診療ガイドライン(2017年改訂版)
Guidelines for Diagnosis and Treatment of Acute and Chronic Heart Failure
(JCS 2017/JHFS 2017)