

日本(日本循環器学会) 米国(ACC/AHA) 欧州(ESC)
1995
ACC/AHA guidelines for the evaluation
and management of heart failure(Chair:
Williams)2)
診断ガイドライン:Guidelines for the
diagnosis of heart failure(The Task Force
on Heart Failure of the European Society
of Cardiology)9)
1997
治療ガイドライン:The treatment of heart
failure(Task Force of the Working Group
on Heart Failure of the European Society
of Cardiology)10)
2000
慢性心不全治療ガイドライン
(班長:松﨑益德)
急性重症心不全治療ガイドライン
(班長:竹越襄)
2001
ACC/AHA guidelines for the evaluation
and management of chronic heart failure
in the adult (Chair: Hunt)改訂3)
診断と治療を合わせたガイドライン
:Guidelines for the diagnosis and
treatment of chronic heart failure(Co-
Chair: Remme and Swedverg)11)
2005 慢性心不全治療ガイドライン
(班長:松﨑益德)改訂
ACC/AHA 2005 Guideline Update for the
Diagnosis and Management of Chronic
Heart Failure in the Adult (Chair: Hunt)改
訂4)
Guidelines for the diagnosis and
treatment of chronic heart failure(Chair:
Swedberg)改訂12)
急性心不全ガイドライン:Guidelines on
the diagnosis and treatment of acute
heart failure(Chair: Nieminen)13)
2006 急性心不全治療ガイドライン
(班長:丸山幸夫)改訂
2008
慢性・急性心不全を合わせたガイドライ
ン改訂:Guidelines for the diagnosis and
treatment of acute and chronic heart
failure(Chair: Dickstein)6)
2009 改訂「Hospitalized Patient」のセクションを
追加5)
2010 慢性心不全治療ガイドライン
(班長:松﨑益德)改訂
2011 急性心不全治療ガイドライン
(班長:和泉徹)改訂
2012
ESC Guidelines for the diagnosis and
treatment of acute and chronic heart
failure 2012(Chair: McMurray)1) 改訂
2013
2013 ACCF/AHA Guideline for the
Management of Heart Failure(Chair:
Yancy)7)
2016
ESC Guidelines for the diagnosis and
treatment of acute and chronic heart
failure 2016(Chair: Ponikowski)14) 改訂
2017
2017 ACC/AHA/HFSA Focused Update
of the 2013 ACCF/AHA Guideline for
the Management of Heart Failure(Chair:
Yancy)8) 改訂
2018 急性・慢性心不全診療ガイドライン
(班長:筒井裕之)改訂
- Home
- 改訂にあたって
改訂にあたって
循環器疾患において最良の治療を選択するためには,大規模臨床試験や登録観察研究によるエビデンスを十分に認識し,それらをもとに判断す
る,すなわち,evidencebasedmedicine(EBM)を実践する必要がある.しかしながら,実際の臨床の現場で,EBMのもとになる膨大なデータをすべ
て熟知しておくには限界があり,エビデンスに基づいたガイドラインを活用するのが現実的である.その際には,日本はもちろんのこと,欧米における
ガイドラインも参考になる.一方で,大規模臨床試験は選択基準・除外基準に合致した患者さんを対象に実施されたものであり,報告されている成績
はあくまでも平均的な成績である.合併症をはじめ多種多様な要因が存在する個々の患者さんに診療ガイドラインがどこまで適用できるかの判断は
容易ではない.特に高齢者が多く複数の合併症や併存症を有する心不全に対する適用には難しい場面も多い.また,そもそも日本人を対象とした大
規模臨床試験によるエビデンスが乏しいという問題もある.欧米人と日本人との人種差や薬物の投与量などの違いもある.欧米のガイドラインによる
推奨を,人種も医療制度も異なるわが国の患者さんにはそのまま適用できないという課題がある.したがって,欧米の臨床試験も含むエビデンスに基
づくガイドラインを日本人の患者さんにどのように適用するかを判断する能力も,医師の重要な技術の1つである.現時点では,欧米のエビデンスを日
本人にどこまで適用できるかも含めて判断することが求められている.
診療ガイドラインは医師が実地診療において疾患を診断,治療するうえでの指針であり,最終的な判断は患者さんの病態を把握したうえで主治医
が下すべきである.仮にガイドラインに従わない診断や治療が選択されたとしても,個々の患者さんの状況を考慮した主治医の判断が優先されるべ
きであり,実際の臨床の現場では,診療ガイドラインを遵守しつつも,主治医が個々の患者さんに特有な臨床的背景や社会的状況を十分考慮したう
えで判断を下すことのほうが重要である.
その一方で,自ら判断・選択した医療をチェックし検証する作業も努力して行うべきである.自施設の治療の標準化,他施設の成績との比較,さらに
はガイドラインで示された標準医療(Standard of Care; SoC)との差を診療の質の指標(quality indicator)として設定し,評価することによって,自身
の医療を標準化することが可能となり,今後の診療にフィードバックされ診療の質が向上する.
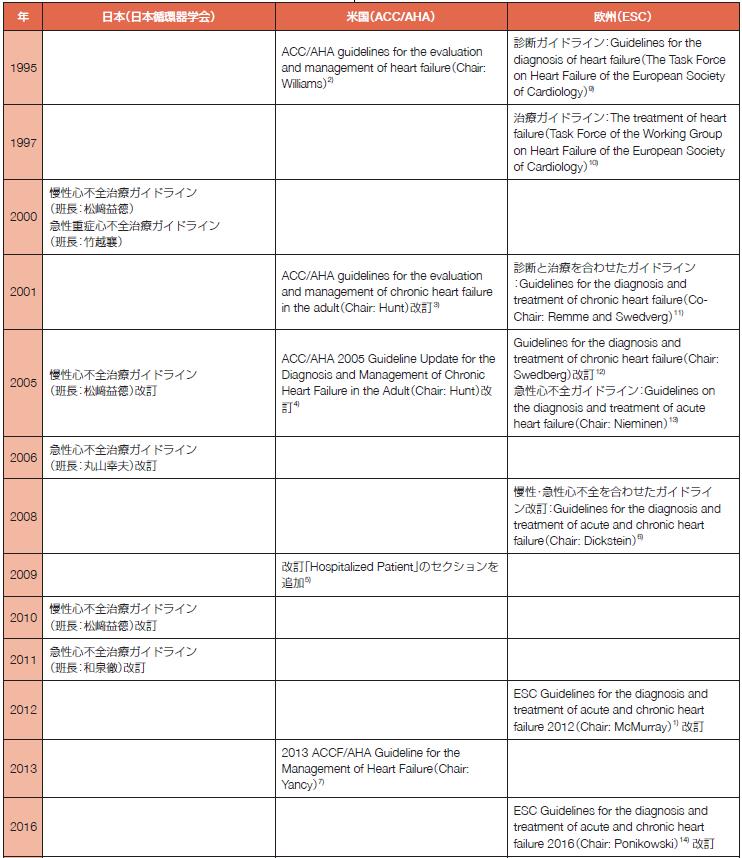
わが国においては,2000年に日本循環器学会より「慢性心不全治療ガイドライン」と「急性重症心不全治療ガイドライン」が発行され,そのあとに得
られたあらたなエビデンスが加えられて,「慢性心不全治療ガイドライン」は2005年と2010年に改訂版が発行された.また,「急性重症心不全治療ガ
イドライン」は2011年に「急性心不全治療ガイドライン」として改訂され,欧州心臓病学会(European Society of Cardiology; ESC)ガイドライン2012
1)や米国心臓協会(American Heart Association; AHA)ガイドラインの改訂の流れを受け,心不全全体をカバーする内容となった(表1).米国にお
いては,1995年に米国心臓病学会(American College of Cardiology; ACC)/AHAより「Guidelines for the evaluation and management of heart
failure」2)として発行され,その後2001年3),2005年4),2009年5)に改訂版が発行された.2009年の改訂の際には,ESCガイドライン2008 6)をふまえ
「The Hospitalized Patient」のセクションが追加され,急性心不全もカバーするよう範囲が拡大され,さらに2013年7)と2017年8)に再改訂された.
欧州では,ESCより1995年に診断に関するガイドライン「Guidelines for the diagnosis of heart failure」9)が,1997年に治療に関するガイドライン
「The treatment of heart failure」10)が発行され,2001年には診断と治療を合わせ,心不全の診断と治療に関するガイドライン「Guidelines for the
diagnosis and treatment of chronic heart failure」11)として改訂され,2005年にも再改訂された12).また,2005年には急性心不全に関するガイドラ
イン「Guidelines on the diagnosis and treatment of acute heart failure」13)が発行され,2008年には慢性心不全と急性心不全の両者を合わせた
ガイドライン「Guidelines for the diagnosis and treatment of acute and chronic heart failure」6)として統一され,さらに2012年1)と2016年14)に改訂
された.ESCガイドラインのこのような考え方は,その後のAHAガイドラインおよび日本循環器学会急性心不全ガイドラインに大きな影響を与えた.
今回,わが国の心不全診療ガイドラインの改訂が行われたが,本改訂版は日本循環器学会と日本心不全学会の2学会の合同ガイドラインとして作
成された.従来のガイドライン作成班の班員・協力員に加え,上記の2学会を含む11学会(日本循環器学会,日本心不全学会,日本胸部外科学
会,日本高血圧学会,日本心エコー図学会,日本心臓血管外科学会,日本心臓病学会,日本心臓リハビリテーション学会,日本超音波医学会,
日本糖尿病学会,日本不整脈心電学会)から推薦いただいた班員で研究班を組織した.また,厚生労働省難治性疾患政策研究事業「特発性心筋症
に関する調査研究」と,日本医療研究開発機構難治性疾患実用化研究事業「拡張相肥大型心筋症を対象とした多施設登録観察研究」班の2研究班
にも参画いただいた.
本ガイドラインは,2016年10月よりガイドライン作成作業を開始し,2017年1月の初稿作成以降,班員・協力員相互による総数885項目に及ぶ査読
およびそれに対する回答をふまえて5回の改訂を行い,外部評価委員による総数141項目のコメントをふまえて,3回にわたる班会議での討議を経て
完成したものである.欧米の最新のガイドラインをふまえつつ,わが国におけるエビデンスや実臨床の経験も取り入れることにより,急性・慢性心不全
診療の標準を示すガイドラインとなるよう目指した.
本ガイドラインが,心不全診療に携わるすべての医療従事者に活用されることを願っている.
表1 わが国および欧米における心不全ガイドラインの変遷

急性・慢性心不全診療ガイドライン(2017年改訂版)
Guidelines for Diagnosis and Treatment of Acute and Chronic Heart Failure
(JCS 2017/JHFS 2017)